|
REUMATISCHE AANDOENINGEN
Reumatoïde artritis (GEWRICHTSREUMA)
ziektebeeld
Deze vorm van gewrichtsontsteking wordt ook wel ‘chronisch
gewrichtsreuma’ genoemd.
Het begin is meestal sluipend, met als voornaamste klacht pijn. Vaak voelt men
zich
ook moe en lusteloos. Vaak voelt men
zich
ook moe en lusteloos.
Pijn en stijfheid zijn vooral ’s ochtends aanwezig
(ochtendstijfheid),
maar nemen in de loop van de dag af. Meestal zijn de vingergewrichten en de
teengewrichten
als eerste aangetast. Geleidelijk kunnen ook andere gewrichten pijnlijk en stijf
worden. Andere kenmerken zijn lichte koorts, een verhoogde bloedbezinking (bse) en
bloedarmoede. In een later stadium kunnen de aangetaste gewrichten volledig
verstijven
(ankylose). Op röntgenfoto’s zijn dan duidelijke afwijkingen te zien. Meestal –
maar niet
altijd – zijn er reumafactoren in het bloed te vinden. Behalve gewrichten kunnen
soms
ook andere organen worden aangetast, zoals de longen, het hart en de ogen.
De ziekte komt bij 1 procent van de volwassenen voor; bij vrouwen bijna tweemaal
zo
vaak als bij mannen. Reumatoïde artritis begint meestal tussen het twintigste en
veertigste
levensjaar, maar kan ook op andere leeftijden beginnen. Bij kinderen spreekt men
van juveniele reumatoïde artritis.
Oorzaak
De oorzaak van reumatoïde artritis is eigenlijk niet bekend. Men
vermoedt dat de ziekte
het gevolg is van een verstoring van het afweersysteem. Er blijken namelijk
specifieke antistoffen (reumafactoren) te worden gemaakt, die gericht zijn tegen de eigen
weefsels
en organen, in dit geval dus de gewrichten. Men noemt reumatoïde artritis dan
ook een auto-immuunziekte. Waarom het afweersysteem ‘verkeerde’ antistoffen gaat
produceren,
is niet duidelijk. Sommige onderzoekers vermoeden dat deze productie door
bacteriële
of virale infecties op gang wordt gebracht. Anderen denken eerder aan hormonale
stoornissen, omdat reumatoïde artritis bij vrouwen vaker voorkomt dan bij
mannen.
Bovendien blijkt dat vrouwen tijdens een zwangerschap vaak minder last hebben.
Dat
ook een erfelijke factor een rol speelt, is zeker.
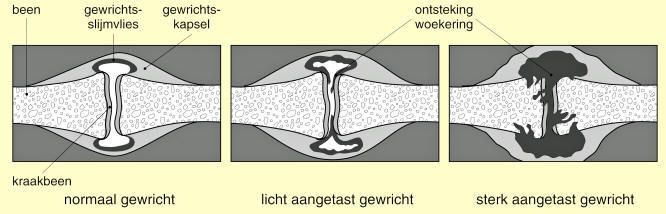
Stapsgewijze aantasting van een gewricht door
reumatoïde artritis.
Behandeling
De behandeling van reumatoïde artritis bestaat uit verschillende
elementen. Medicijnen
zijn zeker niet de enige mogelijkheid om de klachten te verlichten.
Fysiotherapie kan voor
deze patiënten veel betekenen: actieve oefentherapieën om de functie van het
gewricht
zo goed mogelijk te behouden. Door ergotherapie kan met technische hulpmiddelen
en
aanpassingen (bijvoorbeeld in het huishouden of op het werk) de lichamelijke
activiteit
op peil worden gehouden en zo mogelijk zelfs worden verhoogd.
Pijnstillers en NSAID's
Verlichting van de pijn is natuurlijk erg belangrijk met het oog op het
dagelijks
functioneren van een patiënt met reumatoïde artritis. Paracetamol (merkloos,
Daro
Paracetamol®, Panadol®, Paracetalgin®, Sinaspril Paracetamol®,
Witte Kruis paracetamol®) komt natuurlijk als eerste in aanmerking,
omdat
deze pijnstiller vrijwel geen bijwerkingen veroorzaakt. Het nadeel van
paracetamol is
echter dat het
geen ontstekingsremmende werking heeft zoals de NSAID’s,
die in kleine pijnstillers
&
NSAID's in het onderdeel 'Pijnstillers' in de sectie 'Pijn &
Pijnbestrijding' uitvoerig worden besproken.
Bij reumatoïde artritis zijn diclofenac (merkloos, Voltaren®, Voltaren K®), ibuprofen (merkloos,
Advil®, Brufen®, Nurofen®,
Spidifen®) en naproxen (merkloos,
Aleve®) veelgebruikte
middelen die
zowel de pijn verminderen als de ontsteking remmen. Acetylsalicylzuur
(merkloos, Aspirine®, Aspro®)
wordt
ook nog wel gebruikt, maar dan in een hogere dosering dan waarbij alleen
pijnstilling is vereist.
De werking van de verschillende NSAID’s lijkt sterk op elkaar, maar toch kan de
werkzaamheid van patiënt tot patiënt flink verschillen. Voor iedere patiënt moet
dus
het effectiefste middel met de minste bijwerkingen worden gezocht. Ook sterkere
NSAID’s als indometacine (merkloos) kunnen worden gebruikt, maar de
kans op bijwerkingen is dan aanzienlijk groter. Behalve maag-darmproblemen (vaak
in de vorm van maag-darmzweren) en nierproblemen (waardoor oedeem of hoge
bloeddruk kan ontstaan) die ook bij andere NSAID’s kunnen voorkomen, veroorzaakt
indometacine nogal eens hevige hoofdpijn, duizeligheid en verwardheid. Bij
maag-darmstoornissen
die het gevolg zijn van de hier genoemde NSAID’s, kan één van de nieuwere
NSAID’s, de zogeheten
COX-2-remmers
(in het onderdeel 'Pijnstillers'
in deze sectie 'Pijn & Pijnbestrijding') worden
geprobeerd. Celecoxib (merkloos, Celebrex®,
Celecoteva®) of etoricoxib (merkloos, Arcoxia®)
komt dan zeker in aanmerking. Een andere mogelijkheid is het 'klassieke' NSAID te combineren
met misoprostol (Cytotec®). Dit is een middel dat het maag(-darm)slijmvlies
beschermt
tegen de inwerking van maagzuur (zie ook
maagzuurremmers in het onderdeel 'Maagaandoeningen'
in de sectie 'Spijsvertering & Lever'). Misoprostol veroorzaakt
echter vaak diarree. De combinatie van NSAID's met een bepaald
type
maagzuurremmer (een zogenoemde protonpompremmer),
meestal omeprazol (merkloos,
Appizmit®, Losec®, Losecosan®,
Omecat®,
Pedippi®), heeft
dan
de voorkeur, omdat deze maagzuurremmers vrijwel geen bijwerkingen hebben.
Er zijn ook twee vaste combinaties beschikbaar: diclofenac/misoprostol
(merkloos, Arthrotec®) en naproxen/esomeprazol (Vimovo®).
|
overzicht
pijnstillers & nsaid's
bij Reumatoïde
Artritis |
|
stofnaam |
merknaam® |
toedieningsvorm: sterkte |
|
Kleine pijnstillers |
acetylsalicylzuur
paracetamol
|
merkloos,
Aspirine®
Aspro®
merkloos
Daro Paracetamol®
Panadol®, Paracetalgin®
Sinaspril Paracetamol®
Witte Kruis paracetamol®
|
bruistablet: 500 mg
tablet: 100 en 500 mg
(bruis)tablet: 500 en 1000 mg
granulaat: 500 mg
smelttablet: 250 en 500 mg
drank, stroop: 24 mg/ml
kauwtablet: 120 mg
zetpil: 60-1000 mg |
|
ontstekingsremmende pijnstillers: NSAID's |
diclofenac
ibuprofen
indometacine
naproxen
|
merkloos, Voltaren K®
merkloos, Advil®
Brufen®, Nurofen®
Spidifen®
merkloos
merkloos, Aleve®
voor de overige middelen
zie NSAID's
|
tablet (mga*): 12½-100 mg
zetpil: 25, 50 en 100 mg
bruispoeder: 600 mg
capsule, dragee: 200-400 mg
suspensie: 20 en 40 mg/ml
tablet (mga*): 200-800 mg
capsule: 25 mg
zetpil: 50 en 100 mg
tablet: 220-550 mg
zetpil: 250 en 500 mg
|
|
COX-2-remmers |
celecoxib
etoricoxib |
merkloos, Celebrex®
Celecoteva®
merkloos, Arcoxia® |
capsule: 100 en 200 mg
tablet: 30, 60, 90 en 120 mg |
|
maagbescherming (vanwege
NSAID-gebruik) |
omeprazol
misoprostol
Vaste combinaties
diclofenac/
/misoprostol
naproxen/
/esomeprazol |
merkloos,
Appizimit®
Losec®, Losecosan®
Omecat®, Pedippi®
Cytotec®
Arthrotec®
Vimovo®
|
drank: 10 en 20
mg/ml
suspensie: 2 mg/ml
capsule, tablet: 10-40 mg
tablet: 0,2 mg
tablet mga*: 50/0,2
en 75/0,2 mg
tablet mga*: 500/20 mg
|
| mga* = met gereguleerde afgifte |
Het zwaardere geschut
Wordt de ziekte ondanks intensieve behandeling met bovengenoemde
NSAID’s
erger,
waardoor misvormingen van de gewrichten dreigen te ontstaan, die uiteindelijk
leiden
tot invaliditeit, dan moeten zwaardere middelen worden gebruikt. Deze middelen
bezitten bijzondere eigenschappen, waardoor ze de voortgang van het ziekteproces
kunnen afremmen. Ze worden ook wel ‘antireumatica in engere zin’,
DMARD’s
(afkorting van ‘disease-modifying antirheumatic drugs’), SAARD's
(afkorting van 'slow acting antirheumatic drugs') of ‘tweedelijns
antireumatica’
genoemd; dit laatste omdat ze uitsluitend door een reumatoloog worden
voorgeschreven
in verband met de mogelijke bijwerkingen. Een reumatoloog is de specialist die
zich
voornamelijk bezighoudt met de behandeling van reumatische aandoeningen. Anders
dan de NSAID’s hebben de genoemde medicijnen uitsluitend een ontstekingsremmende
werking. Pijnstilling met paracetamol of een NSAID zal dus meestal nodig
blijven.
Ontstekingsremmers
Bij voortschrijdende reumatoïde artritis wordt van de zwaardere middelen vaak
als
eerste chloroquine (merkloos, A-CQ 100®) of hydroxychloroquine (merkloos,
Plaquenil®) geprobeerd.
Deze
middelen zijn oorspronkelijk als malariamiddelen ontwikkeld, maar bleken ook een
sterke ontstekingsremmende werking te hebben. Waarschijnlijk is de werking
gebaseerd
op remming van de vorming van de antistoffen (‘reumafactoren’) die gericht zijn
tegen
de gewrichten. Langdurig gebruik van deze stoffen kan leiden tot oogafwijkingen.
Een
ander eerstekeuzemiddel is sulfasalazine (merkloos, Salazopyrine®, Sulfasalazine
FNA),
dat ook bij de behandeling van
chronische darmontstekingen (zie ook 'Darmaandoeningen'
in de sectie 'Spijsvertering & Lever') een
belangrijke rol speelt. Hoe dit middel bij reumatoïde artritis werkt, is niet
duidelijk.
Maag-darmklachten en hoofdpijn zijn de meest voorkomende bijwerkingen.
Leflunomide (merkloos, Arava®) is eveneens een
ontstekingsremmend middel, waarmee nog
niet zoveel ervaring is opgedaan. Het komt mogelijk in aanmerking als het gebruik van
sulfasalazine en methotrexaat vanwege de bijwerkingen moet worden gestaakt.
Omdat ook bij gebruik van leflunomide forse bijwerkingen (vooral
maagdarmstoornissen) kunnen optreden, is de toepassing beperkt.
Immunosuppressiva
Methotrexaat
(merkloos,
Basitrin®, Ebetrex®, Emthexate®,
Injexate®, Metoject®), behoort tot de zogenaamde immunosuppressiva (stoffen die het afweersysteem
onderdrukken),
die vooral worden gebruikt bij patiënten met een zeer actieve vorm van
reumatoïde artritis. Deze middelen kunnen nogal wat bijwerkingen
veroorzaken.
Desondanks wordt tegenwoordig vooral methotrexaat (op de werkvloer vaak
MTX genoemd) steeds vaker gebruikt om de
ziekteactiviteit
al in een vroeg stadium af te remmen en daardoor onherstelbare gewrichtsschade
te voorkomen. Het middel kan zowel via de mond (oraal) doorgaans 1-3 keer
per week of per injectie - intramusculair dus in een spier of
subcutaan (onderhuids) - één keer per
week worden toegediend. Indien nauwkeurig gedoseerd vallen de
bijwerkingen meestal wel mee. Maagdarmstoornissen, afwijkende leverwaarden
en bloedafwijkingen zijn de meest voorkomend bijwerkingen. Daarnaast kunnen
ontstekingen van het mondslijmvlies (stomatitis) en huidreacties optreden.
In 2017 kwam een nieuw type immunosuppressivum beschikbaar, de
zogenaamde JAK-remmers. Baricitinib (Olumiant®) en
tofacitinib (Xeljanz®) zijn de eerste vertegenwoordigers van deze
groep middelen die bij matige tot ernstige vormen van reumatoïde artritis kunnen
worden toegepast. Ze remmen het januskinase (JAK), een enzym dat
betrokken is bij processen binnen de immuuncellen die signaalstoffen als
cytokinen waaronder het TNF-α (zie
hieronder bij 'biologicals') opwekken, waardoor
ontstekingsreacties en de afweerfunctie worden gestimuleerd. Wat betreft
effectiviteit en veiligheid zijn ze nagenoeg vergelijkbaar met de biologicals. Ze hebben het voordeel boven de biologicals dat
ze oraal (dus via de mond) worden ingenomen. De belangrijkste
bijwerkingen van de JAK-remmers zijn infecties (bovenste
luchtwegen, herpesinfecties waaronder gordelroos, urineweginfecties), leverenzymverhogingen,
afwijkende (hogere) cholesterolwaarden, maagdarmklachten. Nieuwere
JAK-remmers zijn filgotinib (Jyseleca®) en upadacitinib
(Rinvoq®).
Corticosteroïden
Onder bepaalde omstandigheden kunnen ook corticosteroïden worden
gegeven. Deze stoffen hebben eveneens een sterke ontstekingsremmende werking
(zie ook bijnierschorshormonen
in de sectie 'Hormonen & Stofwisseling').
Bij
een plotselinge toename van de klachten zijn ze dan tijdelijk zeer nuttig, omdat
ze, in
tegenstelling tot de andere middelen, vrij snel (binnen enkele dagen) werken.
Ook kunnen ze
plaatselijk per injectie in het gewricht (intra-articulair) worden toegediend.
Het gaat dan om zogenaamde
lokale corticosteroïdinjecties. Soms toegediend in combinatie met het lokale anaestheticum
lidocaïne, toegevoegd om de pijn van de injectie te vermijden. Van de huidige
lokale corticosteroïdinjecties wordt methylprednisolon (Depo-Medrol®)
vaak gebruikt. De kans op bijwerkingen is klein, omdat er slechts een
geringe hoeveelheid
corticosteroïd
wordt ingespoten. Wél moet de arts precies weten hoe en waar de injectie moet
worden
toegediend, zodat de stof op de juiste plaats terechtkomt.
Orale corticosteroïdpreparaten zoals prednison (merkloos) of
prednisolon
(merkloos, Prednisolon FNA) worden in de vorm van een capsule, drank
of tablet
soms tijdelijk gegeven om de tijd te overbruggen die nodig is bij het instellen
van een langzaam werkend antireumaticum (DMARD) of
als zich complicaties in andere organen dan de gewrichten (hart, longen)
voordoen. Als de behandeling niet langer dan enkele weken duurt, zijn er
nauwelijks bijwerkingen te verwachten. Bij langduriger gebruik kunnen wel
bijwerkingen voor (zie ook
bijwerkingen
in het onderdeel 'Corticosteroïden' in de sectie 'Hormonen &
Stofwisseling'). Het is dan zaak een minimale onderhoudsdosering te zoeken
om het ziekteproces onder controle te houden. Of de voordelen van
corticosteroïden opwegen tegen de nadelen, hangt natuurlijk vooral af
van de ernst van het ziektebeeld, maar ook van de kennis en de ervaring van de
behandelend arts.
Biologicals
De afgelopen jaren is er voor de behandeling van diverse
auto-immuunziekten een
nieuwe aanpak ontwikkeld met behulp van zogenoemde TNF-α-blokkers.
TNF-α staat voor ‘tumornecrosefactor’ en is een eiwitachtige stof (cytokine) die
tijdens
chronische ontstekingsprocessen wordt gevormd door bepaalde witte bloedcellen.
De
naam is ontleend aan het vermogen dat deze middelen hebben om tumorcellen te
doden
(necrotiseren). TNF-α speelt een belangrijke rol bij ontstekingsprocessen
en bij
autoimmuunziekten,
zoals reumatoïde artritis. TNF-α-blokkers zijn antistoffen
die de (schadelijke) werking van TNF-α tegengaan, waardoor het ontstekingsproces
wordt geremd. Ze behoren tot de zogenaamde 'biologicals',
waarmee een gevarieerde groep van geneesmiddelen wordt bedoeld die met
geavanceerde technieken (o.a. recombinant-DNA-technologie)
worden bereid uit natuurlijke eiwitten (of fragmenten daarvan) zoals
antistoffen (antilichamen) en cytokines, stoffen die een
belangrijke rol spelen bij de immunologische afweer.
Adalimumab (Amgevita®, Hukyndra®, Humira®,
Hyrimoz®, Idacio®, Imraldi®, Yuflyma®), certolizumab
pegol (Cimzia®), etanercept (Benepali®, Enbrel®,
Erelzi®),
golimumab (Gobivaz®, Simponi®) en
infliximab
(Flixabi®, Inflectra®, Remicade®, Remsima®,
Zessly®)
blijken zeer werkzame en effectieve TNF-α-blokkers
bij reumatoïde artritis te
zijn.
Deze stoffen kunnen alleen per injectie worden toegediend en zijn peperduur. Ze
zullen voorlopig alleen worden gebruikt als andere middelen, zoals
methotrexaat, niet meer goed
werken
of te veel bijwerkingen veroorzaken. Er is op basis van de op dit moment
beschikbare gegevens geen reden om aan één van deze TNF-α-blokkers
de voorkeur te geven. Praktische overwegingen kunnen het verschil in toediening
zijn: infliximab elke acht weken een intraveneuze (direct in de
ader toegediende) infusie of elke week een onderhuidse (subcutane)
injectie, adalimumab elke week een onderhuidse
injectie, certolizumab
pegol elke twee weken een onderhuidse injectie, etanercept tweemaal per week een onderhuidse injectie en
golimumab een onderhuidse
injectie 1x per maand.
Behalve lokale reacties op de plaats van de injectie in de vorm van pijn,
zwelling, roodheid en jeuk bestaat de indruk dat de kans op (virale) infecties
toeneemt. Ook kunnen al dan niet ernstige, allergische reacties optreden.
Abatacept (Orencia®), anakinra (Kineret®),
sarilumab (Kevzara®)en tocilizumab (Avtozma®, RoActemra®,
Tyenne®) behoren
eveneens tot de nieuwe generatie stoffen met een hele specifieke werking op de
ontstekingsprocessen die reumatoïde artritis veroorzaken, zij het op een iets
andere wijze dan de TNF-α-blokkers.
Tot nu toe worden ze alleen toegepast in combinatie met methotrexaat.
Deze middelen moeten per injectie worden toegediend; sarilumab elke week
een onderhuidse (subcutane) injectie, anakinra onderhuids dagelijks
een injectie, abatacept en
tocilizumab als
intraveneuze infusies met een tussenperiode van twee tot vier weken of een
wekelijkse onderhuidse injectie. Hun
bijwerkingen zijn vergelijkbaar met die van de TNF-α-blokkers.
|
overzicht
antireumatica |
|
stofnaam |
merknaam® |
toedieningsvorm: sterkte |
|
Ontstekingsremmers (dmard's/saard's) |
chloroquine
hydroxychloroquine
leflunomide
sulfasalazine
|
merkloos, A-CQ 100®
merkloos, Plaquenil®
merkloos, Arava®
merkloos,
Salazopyrine®
Sulfasalazine
FNA |
tablet:
100 mg
tablet: 200 mg
tablet: 10, 20 en 100 mg
suspensie: 100 mg/ml
tablet: 500 mg
zetpil: 500 mg |
|
Immunosuppressiva |
methotrexaat
JAK-remmers
baricitinib
filgotinib
tofacitinib
upadacitinib |
merkloos,
Basitrin®
Ebetrex® Emthexate®,
Injexate®,
Metoject®
Olumiant®
Jyseleca®
Xeljanz®
Rinvoq® |
autoinjector: 7½-30 mg
tablet: 2½ en 10 mg
tablet: 2 en 4 mg
tablet: 100 en 200 mg
drank: 1 mg/ml
tablet (mga*): 5-11 mg
tablet mga*: 15-45 mg |
|
Corticosteroïden |
Lokale cortico's
methylprednisolon
Orale cortico's
prednisolon
prednison |
Depo-Medrol®
merkloos
Prednisolon FNA
merkloos
|
lokale injectie: 40 mg
capsule: 10-75 mg
drank:
1 en 5 mg/ml
tablet: 1-30 mg
tablet: 5 mg |
|
Biologicals |
abatacept
adalimumab
anakinra
certolizumab pegol
etanercept
golimumab
infliximab
sarilumab
tocilizumab
|
Orencia®
Amgevita®,
Hukyndra®
Humira®, Hyrimoz®
Idacio®, Imraldi®
Yuflyma®
Kineret®
Cimzia®
Benepali®, Enbrel®
Erelzi®
Gobivaz®,
Simponi®
Flixabi®, Inflectra®
Remicade®,
Remsima®
Zessly®
Kevzara®
Avtozma®, RoActemra®
Tyenne® |
autoinjector:
50-125 mg
infusievloeistof: 250 mg
autoinjector: 20, 40 en 80 mg
autoinjector: 100 mg
autoinjector: 200 mg
autoinjector: 10, 25 en 50 mg
autoinjector: 50 en 100 mg
infusievloeistof: 100-350 mg
autoinjector: 120 mg
autoinjector: 150 en 200 mg
autoinjector: 162 mg
infusievloeistof: 20 mg/ml |
| mga* = met gereguleerde afgifte |

Externe links:
https://reumanederland.nl (Reuma
Nederland)
https://www.thuisarts.nl (Thuisarts.nl; Nederlands Huisartsen Genootschap)
https://www.apotheek.nl
(Apotheek.nl; KNMP)
https://www.nhg.org
(Nederlands Huisartsen Genootschap)
https://www.farmacotherapeutischkompas.nl
(Farmacotherapeutisch Kompas)
https://www.ge-bu.nl (Geneesmiddelenbulletin)
Terug |
 Vaak voelt men
zich
ook moe en lusteloos.
Vaak voelt men
zich
ook moe en lusteloos.