|
SPIJSVERTERING & LEVER
MAAGAANDOENINGEN
Er zijn nogal wat maagaandoeningen, zeker als men
daartoe ook de aandoeningen van het onderste gedeelte van de slokdarm en die van
het begin van de dunne darm rekent. De meest voorkomende aandoeningen zijn
ontstekingen van de slokdarm (oesofagitis), van het maagslijmvlies
(gastritis), maag(-darm)zweren (ulcus
pepticum), middenrifbreuk (hernia diaphragmatica), goed- en
kwaadaardige gezwellen, functiestoornissen, stoornissen in de maagsapafscheiding
(te veel maagsap: hypersecretie, te weinig maagsap: hyposecretie,
geen zuurvorming: achloorhydrie). Vaak komen dezelfde klachten en
verschijnselen voor: misselijkheid, braken, pijn, vol gevoel, bloedverlies. Het
vooruitzicht (prognose) van deze aandoeningen is zeer verschillend: van
uiterst gunstig tot onbehandelbaar. De behandeling is dan ook zeer gevarieerd en
bestaat uit rust, dieet, geneesmiddelen of operatief ingrijpen.
Hieronder worden alleen de maagaandoeningen besproken die in aanmerking komen
voor een behandeling met medicijnen.
Misselijkheid
en
braken
Er zijn veel oorzaken van misselijkheid (nausea) en braken (vomitus,
emesis). Misselijkheid en braken komen voor bij veel ziekten die niets te
maken hebben met de maag, bijvoorbeeld migraine, hersenschudding, geelzucht of
hersenvliesontsteking. Verstoring van de evenwichtsorganen (die vlak bij de oren
zitten), zoals bij zeeziekte (ook wel reisziekte, wagenziekte, luchtziekte
of
ruimteziekte genoemd), is eveneens een bekende aanleiding. In
de eerste maanden van de zwangerschap komen misselijkheid en braken (vooral in
de ochtenduren) vaak voor. Overmatig gebruik van alcohol is een andere (te)veel voorkomende oorzaak. Daarnaast kan het gebruik van sommige geneesmiddelen
misselijkheid en braken veroorzaken. Zelfs een onschuldig ‘aspirientje’,
ingenomen op de nuchtere maag, is daartoe in staat. Maar ook vele andere
geneesmiddelen hebben deze nare bijwerking. Gelukkig gaat het dan meestal alleen
om misselijkheid. Soms is de misselijkheid het gevolg van een direct prikkelende
werking op het maagslijmvlies, die meestal kan worden voorkómen door het middel
tijdens of na de maaltijd in te nemen. In andere gevallen ontstaat misselijkheid
door een werking op het zogenoemde braakcentrum in de hersenen.
ZEEZIEKTE (en andere reisziekten)
Zeeziekte is van alle tijden. Dat blijkt ondermeer
uit de naamgeving van deze uiterst hinderlijke aandoening. De oude Grieken
spraken van nausia, de ziekte van de zeevaarder (= nautilos).
Huidige medici spreken nog steeds over nausea als ze het hebben over
zeeziekte of een soortgelijke aandoening die met misselijkheid gepaard gaat.
Daaronder bevindt zich van oudsher ook de 'kameelziekte' die in oude Arabische
geschriften al wordt omschreven als zwaar lichamelijk ongemak bij personen die
uren- zo niet dagenlang op een kameel door de woestijn hebben gehobbeld. Met de
voortschrijdende reismogelijkheden ontstonden vanzelf synoniemen als
wagenziekte, luchtziekte en ruimteziekte.
Net als genoemde synoniemen wordt
zeeziekte beschouwd als een ‘bewegingsziekte’, veroorzaakt door lang aangehouden
abnormale bewegingen uitgeoefend op ons lichaam, waardoor het evenwichtssysteem
wordt verstoord. De beide evenwichtsorgaantjes (ook wel 'labyrint' genoemd) die
tegen het inwendige oor aanliggen in de hersenpan, zijn de belangrijkste
componenten in dit systeem. Daarnaast zijn ook het gezichtsvermogen en de
sensoren in de spieren, pezen en gewrichten van belang voor informatie over de
positie van ons lichaam in de ruimte. De gegevens uit deze drie bronnen gaan via
zenuwbanen naar een centraal integratiecentrum in het verlengde ruggenmerg, waar
zich – jawel - ook het braakcentrum bevindt. Hier worden de binnengekomen
‘evenwichtsboodschappen’ verwerkt, waarna zo nodig een reactie van het lichaam
volgt. Indien deze boodschappen niet met elkaar matchen dan is er een
coördinatieprobleem in het centrum. Bijvoorbeeld op een stampend schip blijven
het labyrint en de spiersensoren aanvankelijk alles correct registreren. Maar de
ogen zien wat anders dat hiermee niet klopt. Deze tegenstrijdige informatie
veroorzaakt chaos in het verwerkingscentrum, waardoor we duizelig worden en we
ons wankel en onzeker gaan bewegen. De spierreflexen van de ademhaling en
buikstreek raken van slag. Het braakcentrum wordt geactiveerd waardoor we
misselijk worden en zelfs gaan braken. We worden doodmoe, gaan geeuwen en
zweten, krijgen hoofdpijn, worden lijkbleek (het zogenaamde ‘er groen uitzien’),
de bloeddruk daalt en ook diarree is niet uitgesloten. Zelfs hyperventilatie
komt wel eens voor. Kortom we voelen ons dood- en doodziek.
Dit hele scala aan klachten hoeft beslist niet voor
iedereen op te gaan. Er zijn vele variaties mogelijk. Voor sommigen beperkt
zeeziekte zich tot een licht gevoel van misselijkheid of wat hoofdpijn. Na een
paar uur ‘inslingeren’ verdwijnen die klachten vanzelf. Anderen moeten één keer
overgeven en dan is het leed grotendeels geleden. Toch blijft er een forse groep
over die wel degelijk heftige, aanhoudende klachten blijft houden tijdens een
groot deel van de reis. Dat geldt voor minstens één op de vier volwassenen.
Waarschijnlijk een forse onderschatting omdat watersporters niet erg geneigd
zijn toe te geven dat men snel zeeziek wordt. Toch kunnen de meesten van hen ook
ingeslingerd raken. Men vermoedt dat slechts een klein deel (ca. 2%) ook dit
vermogen tot gewenning mist; zij vormen de groep van de hardnekkig-zeezieken.
Verder is duidelijk geworden dat baby’s en kinderen onder de 2 jaar zelden last
hebben van zeeziekte, maar oudere kinderen (tot 12 jaar) juist weer meer dan
volwassenen. Vrouwen lijken ook wat gevoeliger dan mannen.
De keerzijde van de (zeeziekte)medaille is dat als
men weer in rustig vaarwater komt, de verschijnselen doorgaans als sneeuw voor
de zon verdwijnen. Een ander opmerkelijk fenomeen is het ‘nadeinen’. Dat treedt
op als je een wat langere zeereis hebt gemaakt zonder ernstige
zeeziekteverschijnselen. Na aankomst in de haven stap je van boord de vaste wal
op en je krijgt meteen de sensatie dat de grond onder je voeten op en neer gaat.
Dat kan zelfs zo erg worden dat je er kotsmisselijk van wordt. Ik spreek uit
ervaring.
Preventieve
maatregelen tegen
Zeeziekte
• Zorg ervoor goed uitgerust te zijn.
• Ga niet op reis met een lege maag en neem bij een lange reis tenminste drie
lichte maaltijden per dag. Drink regelmatig wat
water, maar vermijd het gebruik van alcohol.
• Stop met lezen, schrijven, gamen of internetten zodra je draaierig of
misselijk wordt.
• Blijf in de frisse lucht, ga niet binnen zitten en kleed je warm aan.
• Vermijd of minimaliseer hoofdbewegingen en oriënteer je op de horizon.
• Ga midden op het achterdek zitten en blijf om je heen kijken en tuur over de
horizon of probeer af en toe te slapen.
• Indien mogelijk zorg voor afleiding of probeer een actieve rol te spelen aan
boord, bijvoorbeeld het besturen van de boot.
• Zorg dat je zo min mogelijk eventuele dieseldamp/uitlaatgassen ruikt of andere
prikkelende geuren.
• Gemberpoeder is een niet-versuffend alternatief voor medicijnen bij zeeziekte.
[Er zijn enkele onderzoeken bekend die
suggereren dat het gebruik van 1-2 gram gemberpoeder bij
volwassenen en de helft daarvan (500 milligram) bij kinderen de
symptomen van zeeziekte vermindert.
Anti-emetica
Er zijn verschillende typen medicijnen tegen misselijkheid en braken. Ze worden
ook wel anti-emetica genoemd, omdat ze de emesis (het Latijnse
woord voor braken) tegengaan.
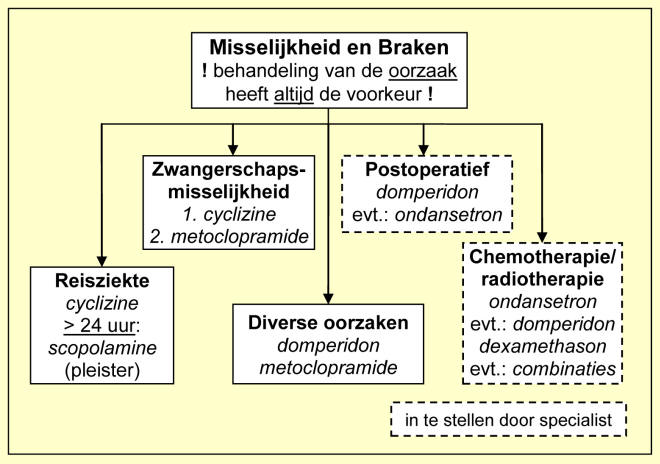
Stroomdiagram bij de behandeling van misselijkheid en braken.
ANTIHISTAMINICA
Tegen reis- of zeeziekte en andere bewegingsziekten worden
vooral antihistaminica gebruikt (zie ook
hooikoorts in de sectie
'Luchtwegen en Ademhaling' en
huidallergieën in de sectie 'Huidaandoeningen'). Deze stoffen maken het braakcentrum
in het verlengde ruggenmerg van de hersenen minder gevoelig voor
prikkels vanuit het evenwichtsorgaan. Bekende voorbeelden uit deze groep zijn cinnarizine
(merkloos) of een combinatie van cinnarizine met chloorcyclizine
(Primatour®), cyclizine (merkloos, Cyclizine FNA), meclozine (Suprimal®) en de
combinatie meclozine/pyridoxine (Emesafene®).
Bij een reis korter dan vier
uur is cyclizine een goede keuze. Bij een reis langer dan vier uur zijn
meclozine of cinnarizine geschikter.
Meclozine/pyridoxine is behalve als tablet ook verkrijgbaar
in zetpillen. Die laatste toedieningsvorm is natuurlijk belangrijk wanneer men
al zo misselijk is, dat toediening via de mond zinloos is. Cyclizine is
tegenwoordig alleen als zetpil verkrijgbaar. De hier genoemde
middelen zijn zogenaamde zelfzorgmiddelen, zodat ze zonder recept verkrijgbaar
zijn bij drogist of supermarkt. Maar dat geldt weer niet voor de zetpillen; die
zijn alleen op recept bij de apotheek verkrijgbaar.
 Een nauw aan
antihistaminica verwant middel tegen
reisziekte heet scopolamine (merkloos); het is het meest
effectieve middel tegen reisziekte maar wordt voornamelijk tegen zeeziekte
gebruikt. Een op de huid (meestal achter het oor) geplakte
pleister met dit middel
(merknaam: Scopoderm TTS®) werkt gedurende drie dagen tegen zeeziekte. De
pleister werkt alleen als het minstens 6 uur vóór aanvang van de zeereis wordt
aangebracht. Een en ander heeft te maken met het gegeven dat de werkzame stof
erg langzaam vanuit de pleister via de huid in de bloedbaan komt en vervolgens
een constante bloedconcentratie onderhoudt gedurende drie dagen. In de praktijk
komt het erop neer dat de pleister al de avond tevoren moet worden aangebracht,
dus vóór het slapengaan. Het gaat hier dus om een preventieve medicatie.
Duurt de zeereis langer dan drie dagen dan kan zo nodig op de vierde dag een
nieuwe pleister achter het andere (!) oor worden geplakt. Kinderen jonger dan 18
jaar mogen dit middel
niet gebruiken. Het nadeel van scopolamine is wel dat men er
suffig en slaperig van kan worden, maar dat geldt ook voor de bovengenoemde
antihistaminica. Een nauw aan
antihistaminica verwant middel tegen
reisziekte heet scopolamine (merkloos); het is het meest
effectieve middel tegen reisziekte maar wordt voornamelijk tegen zeeziekte
gebruikt. Een op de huid (meestal achter het oor) geplakte
pleister met dit middel
(merknaam: Scopoderm TTS®) werkt gedurende drie dagen tegen zeeziekte. De
pleister werkt alleen als het minstens 6 uur vóór aanvang van de zeereis wordt
aangebracht. Een en ander heeft te maken met het gegeven dat de werkzame stof
erg langzaam vanuit de pleister via de huid in de bloedbaan komt en vervolgens
een constante bloedconcentratie onderhoudt gedurende drie dagen. In de praktijk
komt het erop neer dat de pleister al de avond tevoren moet worden aangebracht,
dus vóór het slapengaan. Het gaat hier dus om een preventieve medicatie.
Duurt de zeereis langer dan drie dagen dan kan zo nodig op de vierde dag een
nieuwe pleister achter het andere (!) oor worden geplakt. Kinderen jonger dan 18
jaar mogen dit middel
niet gebruiken. Het nadeel van scopolamine is wel dat men er
suffig en slaperig van kan worden, maar dat geldt ook voor de bovengenoemde
antihistaminica.
Als mensen eenmaal zo zeeziek zijn geworden en moeten braken dan is het slikken
van antihistaminica-tabletten volstrekt zinloos, want die worden
ogenblikkelijk uitgekotst. Ook het plakken van een pleister met scopolamine
heeft dan geen zin meer, omdat de werking veel te lang op zich laat wachten. Het
enige preparaat dat dan meestal wél werkt is een zetpil met scopolamine.
Het probleem is wel dat deze preparaten in Nederland niet meer standaard
verkrijgbaar zijn. Ze kunnen echter wel op doktersrecept worden bereid en
afgeleverd door een behulpzame apotheek. Doorgaans treedt na een halfuurtje de
anti-emetische werking in en voelt men zich een stuk beter. De sufheid en
slaperigheid zijn echter heviger dan na de toediening via de pleister, ook is er
grote kans dat men wazig gaat zien en een droge mond krijgt. Het advies is om
dan maar een paar uurtjes te gaan slapen en in ieder geval geen technische
handelingen meer te verrichten zoals het besturen van een boot of het trimmen
van de zeilen op een zeilboot.
PROKINETICA
Een geheel andere categorie
anti-emetica
wordt gevormd door domperidon
(merkloos, Motilium®) en metoclopramide (merkloos,
Primperan®). Deze beide middelen hebben effect doordat ze de
bewegingsactiviteit van de maag verhogen. Men spreekt dan van een prokinetische
of propulsieve werking, ze worden daarom ook wel prokinetica
of propulsiva genoemd. Deze middelen worden bij allerlei vormen van
misselijkheid en braken gebruikt, zoals bij migraine, infecties en ontstekingen
van het maag-darmkanaal, postoperatieve misselijkheid en andere ziekten die met
misselijkheid gepaard gaan. Bij reisziekten en dus ook zeeziekte zijn deze middelen echter nauwelijks
werkzaam. De bijwerkingen van domperidon zijn doorgaans mild; de meest
voorkomende is een droge mond, daarnaast komen voorbijgaande darmkrampen en
diarree, hoofdpijn en slaperigheid voor. Metoclopramide kan wat meer
bijwerkingen geven, de kans op slaperigheid is het grootst; daarnaast een gevoel
van vermoeidheid, parkinsonachtige verschijnselen, diarree, depressie.
OVERIGE MIDDELEN
Bij zeer
ernstige vormen van braken, in het bijzonder na bestraling (radiotherapie)
of na gebruik van geneesmiddelen tegen kanker (cytostatica, zie ook
de sectie 'Kanker'),
worden speciale anti-emetica gebruikt. Meestal gebruikt men dan een zogenaamde
5HT3-antagonist
zoals granisetron (merkloos,
Kytril®, Sancuso®), ondansetron (merkloos,
Zofran®) of
neputitant/palonosetron (Akynzeo®) in combinatie met een corticosteroïd zoals
dexamethason (merkloos,
Dexamethason
FNA).
Bij zeer heftige misselijkheid en braken kan daar nog aprepitant (merkloos, Emend®)
of fosaprepitant (merkloos, Ivemend®) aan toegevoegd worden.
Deze middelen worden doorgaans alleen in het ziekenhuis voorgeschreven. Bij lichtere
cytostatica-kuren kunnen ook prokinetica worden gebruikt zoals
domperidon
of metoclopramide.
Medicinale cannabis is eveneens werkzaam bij patiënten
die erg misselijk zijn en overgeven als gevolg van de cytostatica
die bij sommige vormen van kanker worden gegeven. In verband met de psychotrope
bijwerkingen (high of stoned worden), geven veel patiënten de
voorkeur aan andere, reguliere medicijnen (zie ook
cannabis op recept in het
onderdeel 'Cannabis: hoe soft is cannabis?'
in de sectie 'Verslaving'). Waarschijnlijk zijn andere cannabisproducten
zoals cannabisolie of cannabisextract eveneens werkzaam bij deze
vormen van misselijkheid en braken.
Bij zwangerschapsbraken zal men het gebruik van
anti-emetica zo veel mogelijk
moeten vermijden. Alleen bij zeer ernstig braken kan als eerstekeuze middel cyclizine
of meclozine worden gebruikt en metoclopramide als tweedekeuze
middel.
De kans dat er bij het ongeboren kind afwijkingen ontstaan, is bij deze middelen
verwaarloosbaar klein.
Van de vele niet-medicamenteuze middelen die zijn
onderzocht, is gebleken dat gemberpoeder - afkomstig van de gemberplant (Zingiber
offcinale) - een positief effect heeft op misselijkheid ten gevolge van
zeeziekte en zwangerschap (ochtendmisselijkheid). Dagelijks gebruik van 1 gram
gemberpoeder vroeg in de zwangerschap gaat gepaard met een vijfmaal zo grote
kans op verbetering van de misselijkheid dan het gebruik van een placebo
(fopmiddel).
|
overzicht
anti-emetica |
|
stofnaam |
merknaam® |
toedieningsvorm:
sterkte |
|
Antihistaminica |
chloorcyclizine/
/cinnarizine
cinnarizine
cyclizine
meclozine
meclozine/
/pyridoxine |
Primatour®
merkloos
merkloos,
Cyclizine FNA
Suprimal®
Emesafene®
|
tablet:
25/12½ mg
tablet: 25 mg
zetpil:
100 mg
tablet:
12½ mg
tablet:
12½/25 mg
zetpil:
12½/25 mg |
scopolamine
|
merkloos
Scopoderm TTS® |
pleister
mga*: 1½ mg
zetpil:
½ en 1 mg |
|
Prokinetica |
domperidon
metoclopramide
|
merkloos,
Motilium®
merkloos,
Primperan®
|
suspensie:
1 mg/ml
(smelt)tablet:
10 mg
drank:
1 mg/ml
injectievloeistof:
5 mg/ml
tablet:
10 mg;
zetpil: 10 mg |
|
Overige middelen |
5HT3-antagonisten
granisetron
ondansetron
neputitant/
/palonosetron
Corticosteroïden
dexamethason
Cannabispreparaten
medicinale cannabis
cannabisextract
medicinale
cannabisolie
Overigen
aprepitant
fosaprepitant
gemberpoeder |
merkloos,
Kytril®
Sancuso®
merkloos,
Zofran®
Akynzeo®
merkloos
Dexamethason
FNA
Bedica®, Bediol®
Bedrobinol®
Bedrocan®,
Bedrolite®
Sativex®
merkloos
(apotheekbereidingen)
merkloos, Emend®
merkloos, Ivemend®
merkloos |
infusie/injectievlst.:
1 mg/ml
pleister mga*:
3,1 mg/24 uur
tablet: 1 en 2 mg
infusie/injectievlst.:
0,08-2 mg/ml
stroop: 0,8 mg/ml
(smelt)tablet:
4 en 8 mg
capsule:
300/0,5 mg
capsule, tablet:
0,5-40 mg
drank: 1 mg/ml
injectievloeistof: 4 en 20 mg
flos:
5 g/verpakking
granulaat:
5 g/verpakking
mondspray: 2,7/2,5 mg (THC/CBD)
per verstuiving
druppelvlst.
voor onder de tong:
THC: 2,0%,
CBD:
2,0 en 10%
CBD/THC: 2,0-5% / 1,3-10%
capsule:
80 en 125 mg
suspensie:
125 mg
infusievloeistof:
1 mg/ml
capsule: 250 en 400 mg |
|
mga* = met gereguleerde afgifte |

Externe links:
https://www.thuisarts.nl (Thuisarts.nl; Nederlands Huisartsen Genootschap)
https://www.apotheek.nl
(Apotheek.nl; KNMP)
https://www.mlds.nl (Maag
Lever Darm Stichting)
https://www.farmacotherapeutischkompas.nl
(Farmacotherapeutisch Kompas)
https://www.ge-bu.nl (Geneesmiddelenbulletin)
Peptische aandoeningen
Letterlijk betekent ‘peptisch’: de spijsvertering (digestie)
betreffend. In de praktijk worden met peptische aandoeningen alle
aandoeningen bedoeld die op een of andere manier iets te maken hebben met het
zure maagsap. Maagsap bestaat uit een mengsel van zoutzuur en het enzym
pepsine. Het is een zeer agressief mengsel dat beschadigingen veroorzaakt
in weefsels die normaal gesproken nooit met maagsap in contact komen. Het
intacte maagslijmvlies is uiteraard maagzuurbestendig, maar dat geldt niet voor
het onderste gedeelte van de slokdarm (oesofagus). Door contact met maagzuur dat wordt
opgerispt, zullen irritaties ontstaan. Men spreekt dan van refluxziekte.
Het gevolg kan zijn dat de slokdarm wordt beschadigd: refluxoesofagitis.
Als het maagslijmvlies op bepaalde plaatsen niet meer geheel intact is, kunnen
er door de inwerking van het zure maagsap maagzweren (ulcus ventriculi)
ontstaan. Hetzelfde kan in de twaalfvingerige darm (duodenum) - het eerste gedeelte van de dunnedarm - gebeuren. In dat geval
spreekt men van duodenumzweren (ulcus duodeni). Bestaat er een ontsteking van
het maagslijmvlies, dan noemt men die gastritis. De klachten komen
vrijwel altijd overeen met die bij dyspepsie (zie hieronder).
Dyspepsie
Artsen gebruiken vaak de term dyspepsie. Letterlijk betekent dyspepsie
een gestoorde spijsvertering, maar men gebruikt het als verzamelnaam voor
allerlei klachten in de bovenbuik: verminderde eetlust, drukkend gevoel in de
maagstreek, brandende pijn (zuurbranden) of juist vage pijn, voedseloprispingen
en opboeren, misselijkheid en zelfs braken. Ongeveer 30 procent van alle mensen
heeft last van dergelijke klachten, zij het in zeer wisselende mate en
frequentie. Bij iets meer dan de helft van deze groep kan uiteindelijk een
directe oorzaak worden gevonden. In dat geval spreekt men van organische
dyspepsie. Meestal gaat het dan om een maagzweer of een dunnedarmzweer,
refluxziekte of een zogenaamde luie maag. Bij sommige mensen kan geen
echte oorzaak worden gevonden; men spreekt dan van functionele dyspepsie.
De term ‘luie maag’ werd vroeger nogal eens gebruikt bij enigszins vage
maagklachten (opgeblazen gevoel, oprispingen, soms misselijkheid) die mogelijk
verband houden met een vertraagde maaglediging. Zekerheid hierover ontbrak
echter. Tegenwoordig wordt de oorzaak in de meeste gevallen toegeschreven aan
overdadig voedselgebruik, ‘stress’ of een onregelmatige leefwijze. De klachten
kunnen vaak zonder geneesmiddelen worden behandeld. Zo kan men vaker lichte
maaltijden (kleine porties) nuttigen, in plaats van enkele stevige maaltijden
per dag. Verder moeten veel vet, mousserende dranken, alcohol en sterke koffie
worden vermeden. Niet roken, het vermijden van ‘stress’ en een regelmatige
leefwijze zijn eveneens van belang. Als men ook klachten over misselijkheid
heeft, kan het anti-emeticum domperidon (merkloos,
Motilium®)
worden gegeven, zie misselijkheid en braken hierboven.
Maag-darmzweren
De klachten bij maag-darmzweren – in het medische jargon heten ze
peptische ulcera, maar meestal worden ze gewoon maagzweren genoemd – zijn
ernstiger dan die bij dyspepsie of bij een ‘luie maag’, en bestaan uit
zuurbranden, vaak vooral na het eten, maar soms juist bij een lege maag en vaak
ook ’s nachts, een knagend gevoel in de maagstreek, opboeren, misselijkheid en
braken. Het drinken van melk kan de klachten tijdelijk verminderen, terwijl
sommige voedings- (scherpe spijzen) of genotsmiddelen (koffie, alcohol, roken)
de klachten juist verergeren.
De klachten zijn het gevolg van de inwerking van het zure maagsap op een
beschadiging in het slijmvlies van maag of dunne darm. De beschadiging ziet
eruit als een kleine krater, maar we noemen het een zweer (ulcus). In de
bodem van de zweer kan ook een bloedvat beschadigd zijn. Er kan dan bloed in het
braaksel terechtkomen, maar ook in de ontlasting, die dan pikzwart gekleurd is (teerontlasting).
 Tot voor kort dacht men dat het zure maagsap de belangrijkste factor is bij het
ontstaan van maag-darmzweren. Dat was helemaal niet zo gek, omdat geneesmiddelen
die het maagzuur neutraliseren of de vorming ervan remmen, de hevige pijnen van
het ‘brandende maagzuur’ zeer effectief kunnen laten verdwijnen. Deze inzichten
zijn nog niet zo lang geleden echter ingrijpend veranderd. De resultaten van
vele onderzoeken hebben uitgewezen dat maag-darmzweren in feite veroorzaakt
worden door een infectie met een bacterie. Deze bacterie, Helicobacter pylori
genaamd, is bij ongeveer 95 procent van de patiënten met een dunnedarmzweer
(ulcus duodeni) aangetroffen en bij ongeveer 85 tot 90 procent van de
patiënten met een maagzweer (ulcus ventriculi). Tot voor kort dacht men dat het zure maagsap de belangrijkste factor is bij het
ontstaan van maag-darmzweren. Dat was helemaal niet zo gek, omdat geneesmiddelen
die het maagzuur neutraliseren of de vorming ervan remmen, de hevige pijnen van
het ‘brandende maagzuur’ zeer effectief kunnen laten verdwijnen. Deze inzichten
zijn nog niet zo lang geleden echter ingrijpend veranderd. De resultaten van
vele onderzoeken hebben uitgewezen dat maag-darmzweren in feite veroorzaakt
worden door een infectie met een bacterie. Deze bacterie, Helicobacter pylori
genaamd, is bij ongeveer 95 procent van de patiënten met een dunnedarmzweer
(ulcus duodeni) aangetroffen en bij ongeveer 85 tot 90 procent van de
patiënten met een maagzweer (ulcus ventriculi).
Een geheel andere oorzaak van maag-darmzweren is het
intensieve gebruik van bepaalde pijnstillers, zoals acetylsalicylzuur
(onder andere Aspirine®) en de zogenaamde NSAID’s. Deze medicijnen
worden nogal eens bij reumatische aandoeningen gebruikt (zie ook
bijwerkingen van NSAID's
in de sectie 'Pijn en
Pijnbestrijding'). Vooral oudere mensen zijn zeer gevoelig voor deze nare
bijwerking. Daarnaast is bekend dat roken een grote invloed heeft op het
ontstaan van maag-darmzweren.
Vroeger bestond de behandeling van maag(-darm)zweren voornamelijk uit strenge
dieetmaatregelen met veel melk en pap. Doordat er intussen effectieve medicijnen
beschikbaar zijn gekomen, is een dieet tegenwoordig niet meer nodig. Voedsel dat
niet goed verdragen wordt, moet in ieder geval worden vermeden, evenals alcohol
en veel koffie. Het roken moet beslist worden gestaakt (roken stimuleert de
maagzuursecretie!).
Refluxziekte
Refluxziekte is het gevolg van terugstromend maagzuur (in de richting van de
mond) dat het onderste gedeelte van het slokdarmslijmvlies kan aantasten (refluxoesofagitis).
De sluitspier van de slokdarm is om onbekende reden niet meer zo effectief. De
klachten kunnen in principe dezelfde zijn als bij dyspepsie en maag-darmzweren,
maar ze ontstaan vooral bij liggen, bukken, tillen of persen. Soms kunnen
patiënten met deze aandoening veel klachten voorkómen door een aantal eenvoudige
regels: kleine maaltijden frequent over de dag verspreid is beter dan één of
twee omvangrijke maaltijden, niet gaan slapen met een volle maag, hoofdeinde van
het bed op klossen van 15 à 25 cm zetten, bukken, tillen en persen vermijden,
vette of gebakken spijzen, alcohol, uien, knoflook en chocolade vermijden.
Maagzuurremming en verbetering van de maagontlediging door medicijnen kunnen
tamelijk effectief zijn om de klachten te verminderen.
Complicaties van refluxziekte zijn een vernauwing van een deel van de slokdarm
waardoor het doorslikken van vast voedsel steeds moeilijker wordt,
slokdarmzweren die pijnlijk zijn en bloedingen kunnen veroorzaken, en
weefselveranderingen met een verhoogde kans op slokdarmkanker.

Stroomdiagram bij de behandeling van peptische aandoeningen.
Medicijnen
bij peptische aandoeningen
Antacida
Er zijn verschillende soorten geneesmiddelen die op een of andere manier zinvol
zijn bij de behandeling van peptische aandoeningen. De oudste zijn de zogenoemde
antacida. Deze stoffen neutraliseren het maagzuur, waardoor het maagsap het
beschadigde slijmvlies veel minder prikkelt. Ze zorgen voor een snelle, maar
kortdurende
verlichting van de pijnklachten; zij hebben echter geen enkel effect op de
genezing van een maag-darmzweer of van refluxziekte. Meestal zijn het combinaties van
magnesium-, calcium- en/of aluminiumverbindingen zoals
Antagel®,
Gastilox®,
Maalox®,
Regla-pH® of Rennie®. Ze
worden als vloeibare suspensie,
poeder of als kauwtablet toegediend. De obstiperende werking van de
aluminium-component wordt tegengegaan door de laxerende werking van de
magnesium-component. Zelden treden bijwerkingen als misselijkheid en braken op. Omdat er effectievere middelen zijn
gekomen, worden deze preparaten niet meer bij de behandeling van
maag(-darm)zweren gebruikt, maar alleen nog om klachten van zuurbranden bij
(functionele) dyspepsie te
onderdrukken of bij lichte vormen van refluxziekte.
Maagzuurremmers
Bij de behandeling van peptische aandoeningen worden tegenwoordig op zeer grote
schaal medicijnen gebruikt die de productie van maagzuur remmen, de
zogenoemde maagzuurremmers. Ze zijn
effectiever dan de antacida omdat ze de invloed van het agressieve maagzuur op
het beschadigde slijmvlies gedurende een langere periode kunnen verhinderen.
Daarbij is het van belang dat ook de nachtelijke maagzuurproductie wordt geremd.
Doordat er tijdelijk geen maagzuur aanwezig is, krijgt het beschadigde
slijmvlies de gelegenheid te herstellen en verdwijnen de klachten. Een kuur
duurt dan wel minstens vier weken.
Cimetidine (merkloos) was het eerste
middel met deze werking, een zogenaamde H2-antagonist (de
H staat voor histamine, een lichaamseigen stof die -
behalve andere functies - ook een belangrijke rol speelt bij de maagzuurproductie). Na de introductie in 1977 werd het al vrij snel het
meest gebruikte geneesmiddel in de westerse wereld. Daarna kwamen ook andere
H2-antagonisten op de markt, zoals
famotidine (merkloos), nizatidine (Axid®) en ranitidine
(merkloos, Zantac®). Ze zijn het effectiefst als ze na het
avondeten of voor het naar bed gaan worden ingenomen in een éénmalige dosis. Als
er eventueel bijwerkingen optreden, zijn die erg weinig frequent en meestal mild
(diarree of obstipatie, vermoeidheid, hoofdpijn, duizeligheid, spierpijn); ze verdwijnen
doorgaans na korte tijd. Ranitidine was jarenlang verreweg het bekendste
en meest voorgeschreven middel totdat in 2019 sporen van kankerverwekkende
nitrosamines in de preparaten werden ontdekt. Eind 2021 zijn daarom
ranitidine en ook het minder gebruikte nizatidine definitief uit de
handel genomen.
In de jaren negentig van de vorige eeuw zijn er ook
middelen op de markt gekomen die nog sterker en sneller de maagzuurproductie
remmen, de zogenaamde protonpompremmers (protonpomp slaat op zuurproductie).
Omeprazol (merkloos, Appizmit®, Losec®, Losecosan®, Omecat®,
Pedippi®) is de bekendste, andere middelen
zijn esomeprazol (merkloos, Nexium®), lansoprazol (merkloos), pantoprazol
(merkloos, Pantozol®) en rabeprazol (merkloos,
Pariet®). Ze worden voornamelijk
voorgeschreven bij peptische aandoeningen die met veel (pijn)klachten gepaard
gaan, dus vooral bij maag-darmzweren en refluxziekte. Een andere indicatie is
het voorkómen van maag-darmzweren tijdens intensief gebruik van pijnstillers van het type
NSAID (zie ook
bijwerkingen van NSAID's
in de sectie 'Pijn en
Pijnbestrijding').
Meestal wordt dan omeprazol voorgeschreven. Ook bij deze groep van
maagzuurremmers zijn de eventuele bijwerkingen mild (soms wat hoofdpijn, verder
maag-darmklachten in de vorm van misselijkheid, diarree, winderigheid) en gaan
meestal na korte tijd over.
Keerzijde van de
maagzuurremmers
Er is wel degelijk een keerzijde aan het gebruik van
maagzuurremmers
en dan gaat het met name over het langdurig (chronisch) gebruik van de protonpompremmers. Deze behoren inmiddels tot de geneesmiddelen die het
meest worden voorgeschreven in de westerse wereld; in 2014 waren er in Nederland
al bijna 2 miljoen gebruikers. Ze hebben een onomstreden bijdrage geleverd aan de
verbeterde behandeling van patiënten met refluxziekte of maag-darmzweren.
En door maagbescherming met protonpompremmers
zijn ook de complicaties van NSAID-gebruik beduidend verminderd.
Ondanks het gegeven dat de bijwerkingen mild zijn, zijn er echter steeds meer
signalen over ernstigere nadelige effecten van deze middelen bij patiënten die
deze middelen veel te lang (soms jaren achtereen) blijven gebruiken. Niet zelden
krijgen ze vage buikklachten, een verminderde eetlust, misselijkheid, diarree
die nog tot de lichtere bijwerkingen behoren. Maar het is vooral de groeiende
lijst van ernstige bijwerkingen die aanleiding moet zijn om de risico's en de
voordelen van langdurig protonpompremmer-gebruik te heroverwegen.
Het gaat dan om een verhoogd risico op nierfunctiestoornissen, darm- en longinfecties, het
optreden van botfracturen (botontkalking) en vitamine B12-,
ijzer- en magnesiumtekorten. Bovendien laat een
publicatie zien dat er wellicht een verband is tussen langdurig
gebruik en een verhoogd risico op dementie. Ook werd in 2019 een Engelse studie
gepubliceerd waaraan bijna 29.000 patiënten deelnamen met als voornaamste
diagnose bloedarmoede als gevolg van ijzergebrek en die vergeleken werd met een
even grote groep personen zonder deze diagnose. Het bleek dat het gebruik van
een protonpompremmer langer dan 1 jaar tot een verhoogd risico leidde op
bloedarmoede met een factor 3,6.
Dat het gebruik van protonpompremmers
de spuigaten uitloopt, daar zijn de medische opinieleiders het zo langzamerhand
wel over eens. Naar schatting blijkt minstens de helft van de chronische
gebruikers deze middelen te slikken zonder dat er een betrouwbare diagnose is
gesteld die dat gebruik rechtvaardigt, zowel in de eerste lijn (via de huisarts)
als in de tweede lijn (via de specialist in het ziekenhuis). Overigens ook
buiten het officiële medische circuit kunnen patiënten die vage
bovenbuiksklachten hebben, deze middelen slikken, omdat ze in een lagere dosis
nu ook zonder recept (dus via de drogist of de supermarkt) verkrijgbaar zijn.
Dat er een gigantische overconsumptie van protonpompremmers is kunnen ontstaan heeft volgens
de voormalige hoofdredacteur Yvo
Smulders van het Nederlands Tijdschrift voor Geneeskunde mogelijk te
maken met het beeld dat zowel bij patiënten als bij artsen is ontstaan dat 'maagzuur
slecht is en alleen maar klachten en ellende oplevert'. Daarbij wordt
vergeten dat de maagzuurproductie van groot belang is voor de spijsvertering en
de opname van mineralen en andere essentiële stoffen uit onze voeding. De
aanwezigheid van maagzuur in de maag vormt tevens een belangrijke barrière tegen
schadelijke micro-organismen (virussen, bacteriën, parasieten) die het lichaam
binnenkomen via de mond en de slokdarm. Het is naïef te denken dat we
straffeloos langdurig natuurlijke lichaamsprocessen - zoals remming van de
maagzuurproductie - kunnen ontregelen zonder ons druk te hoeven maken over de
gevolgen, aldus professor Smulders, internist.
Maar hoe nu om te gaan met langdurig gebruik van deze
middelen? Verstandig is om het probleem in ieder geval aan te kaarten bij de
voorschrijvende arts. Daarbij moet dan de vraag op tafel komen of het nog nodig
is om de behandeling met een protonpompremmer te continueren. In
een flink aantal gevallen zal dat niet zo zijn omdat zoals gezegd de indicatie
lang niet altijd duidelijk of domweg niet aanwezig is. Maar meteen radicaal
stoppen met zo'n middel is beslist niet gemakkelijk. Vaak treedt dan een
zogenaamd 'reboundeffect' op, dat wil zeggen dat na het stoppen met de
medicatie de maagklachten terug kunnen keren al dan niet in verhevigde mate
doordat de maag 'reactief' meer zuur produceert. Zo'n reboundeffect kan
twee tot vier weken duren. Om tijdens zo'n periode niet al teveel te hoeven
afzien wordt geadviseerd het gebruik van de protonpompremmer
stapsgewijs af te bouwen over een periode van drie weken: de eerste twee weken
één halve dosis per dag en in de derde week elk twee dagen één halve dosis. Als
er tijdens deze afbouwperiode toch nog veel maagklachten optreden, kunnen die
met een antacidum (zie hierboven) worden bestreden.
MUCOSAPROTECTIVA
Er zijn ook medicijnen die het slijmvlies beschermen tegen de inwerking van
maagzuur, zogenaamde mucosaprotectiva.
Ze vormen namelijk een beschermende laag over de aangetaste plek, waardoor
de invloed van het zure maagsap kleiner wordt. In Nederland zijn twee middelen
met
deze werking voor deze toepassing geregistreerd: sucralfaat (merkloos) en
alginezuur/antacida (Gaviscon®,
Gaviscon Duo®). Deze
medicijnen
worden tegenwoordig niet zo vaak meer gebruikt omdat de bovengenoemde
maagzuurremmers
veel
effectiever zijn. Een ander middel dat het maag-darmslijmvlies beschermt tegen
de inwerking van maagzuur is misoprostol (Cytotec®). Dit middel wordt
uitsluitend
voorgeschreven ter preventie van maag-darmzweren bij mensen die chronisch
NSAID's - dit zijn ontstekingsremmende pijnstillers
- moeten slikken vanwege pijnlijke, reumatische
aandoeningen en die een verhoogd risico hebben op het krijgen van dergelijke
(door NSAID’s veroorzaakte) maag-darmzweren (zie ook
bijwerkingen van NSAID's
in de sectie 'Pijn en
Pijnbestrijding'). Diarree is een frequente bijwerking van misoprostol.
Antibiotica:
TRIPLE-THERAPIE
Alle tot nu toe genoemde middelen die bij de behandeling van maag-darmzweren worden
gebruikt, geven meestal slechts een tijdelijke genezing of bescherming. Nadat
men
met de medicijnen is gestopt, ontstaat vroeg of laat vrijwel altijd weer een
verslechtering.
Dat komt doordat de oorzaak een infectie met Helicobacter pylori-bacteriën is.
De maag- of
darmzweer kan met deze anti-ulcereuze middelen in principe goed genezen, maar ze
kunnen niet voorkomen dat een zweer terugkomt. Na maanden of zelfs jaren
ontstaan
dan weer dezelfde klachten. Door de medicatie vooral te richten op de
bestrijding van deze
bacteriën is het in principe mogelijk patiënten die steeds opnieuw een
maag-darmzweer
krijgen, definitief te genezen. Toch is dat makkelijker gezegd dan gedaan. De
bestrijding
van Helicobacter pylori met antibiotica is moeilijk. Met één enkel
antibioticum
gaat het
niet, dat is inmiddels wel duidelijk. Het lukt wél met drie (of soms zelfs vier)
verschillende
middelen; dit noemt men de ‘triple-therapie’. Een
combinatie van
een protonpompremmer - meestal esomeprazol (merkloos,
Nexium®) of pantoprazol
(merkloos, Pantozol®) - met twee antibiotica. Vaak
gaat het dan om
claritromycine (merkloos, Klacid®)
en amoxicilline (merkloos) maar ook andere combinaties zijn mogelijk; gedurende
tien
dagen is doorgaans voldoende effectief. Aansluitend dient dan nog gedurende vier
weken de protonremmer worden gecontinueerd. De patiënt moet dus veel tabletten
slikken,
die ook nogal wat bijwerkingen (vooral maag-darmklachten) hebben. Het
succespercentage is gelukkig hoog: minstens 90 procent van de patiënten is na
deze behandeling echt genezen. In geval van penicilline-overgevoeligheid wordt in plaats van amoxicilline metronidazol voorgeschreven.
|
overzicht
Middelen
bij
peptische aandoeningen |
|
stofnaam |
merknaam® |
toedieningsvorm:
sterkte |
|
Antacida |
|
diverse
combinaties en mengsels van: aluminium-,
calcium- en magnesium-verbindingen |
Antagel®, Gastilox®
Maalox®,
Regla-pH®
Rennie®
|
kauwtablet, suspensie,
tablet: diverse sterkten
|
|
Maagzuurremmers |
H2-antagonisten
cimetidine
famotidine |
merkloos
merkloos
|
(bruis)tablet:
200, 400, 800 mg
tablet:
20 en 40 mg |
Protonpompremmers
esomeprazol
lansoprazol
omeprazol
pantoprazol
rabeprazol |
merkloos,
Nexium®
merkloos
merkloos,
Appizmit®
Losec®, Losecosan®
Omecat®, Pedippi®
merkloos,
Pantozol®
merkloos,
Pariet®
|
capsule, tablet:
20 en 40 mg
injectie/infusievlst.:
40 mg
suspensie: 10 mg
capsule:
15 en 30 mg
capsule, tablet:
10, 20, 40 mg
drank: 2
en 4 mg/ml
injectievloeistof: 40 mg
tablet:
20 en 40 mg
tablet:
10 en 20 mg |
|
mucosaprotectiva |
alginezuur/antacida
misoprostol
sucralfaat
|
Gaviscon®
Gaviscon Duo®
Cytotec®
merkloos
|
kauwtablet:
250/80/133½ mg
en 250/187½/106½ mg
suspensie:
50/16/26,7 mg
en
50/32½/21,3 mg
tablet:
200 microgram
poeder:
1 g
suspensie:
200 mg/ml |
|
antibiotica:
Triple-therapie |
amoxicilline
plus:
claritromycine
plus:
esomeprazol
of:
pantoprazol |
merkloos
merkloos,
Klacid®
merkloos,
Nexium®
merkloos, Pantozol® |
tablet:
1000 mg
tablet: 500 mg
tablet: 20 mg
tablet: 40 mg |

Externe links:
https://www.thuisarts.nl (Thuisarts.nl; Nederlands Huisartsen Genootschap)
https://www.apotheek.nl
(Apotheek.nl; KNMP)
https://www.mlds.nl (Maag Lever Darm Stichting)
https://www.nhg.org
(Nederlands Huisartsen Genootschap)
https://www.farmacotherapeutischkompas.nl
(Farmacotherapeutisch Kompas)
https://www.ge-bu.nl (Geneesmiddelenbulletin)
Terug
|


 Een nauw aan
antihistaminica verwant middel tegen
reisziekte heet scopolamine (merkloos); het is het meest
effectieve middel tegen reisziekte maar wordt voornamelijk tegen zeeziekte
gebruikt. Een op de huid (meestal achter het oor) geplakte
pleister met dit middel
(merknaam: Scopoderm TTS®) werkt gedurende drie dagen tegen zeeziekte. De
pleister werkt alleen als het minstens 6 uur vóór aanvang van de zeereis wordt
aangebracht. Een en ander heeft te maken met het gegeven dat de werkzame stof
erg langzaam vanuit de pleister via de huid in de bloedbaan komt en vervolgens
een constante bloedconcentratie onderhoudt gedurende drie dagen. In de praktijk
komt het erop neer dat de pleister al de avond tevoren moet worden aangebracht,
dus vóór het slapengaan. Het gaat hier dus om een preventieve medicatie.
Duurt de zeereis langer dan drie dagen dan kan zo nodig op de vierde dag een
nieuwe pleister achter het andere (!) oor worden geplakt. Kinderen jonger dan 18
jaar mogen dit middel
niet gebruiken. Het nadeel van scopolamine is wel dat men er
suffig en slaperig van kan worden, maar dat geldt ook voor de bovengenoemde
antihistaminica.
Een nauw aan
antihistaminica verwant middel tegen
reisziekte heet scopolamine (merkloos); het is het meest
effectieve middel tegen reisziekte maar wordt voornamelijk tegen zeeziekte
gebruikt. Een op de huid (meestal achter het oor) geplakte
pleister met dit middel
(merknaam: Scopoderm TTS®) werkt gedurende drie dagen tegen zeeziekte. De
pleister werkt alleen als het minstens 6 uur vóór aanvang van de zeereis wordt
aangebracht. Een en ander heeft te maken met het gegeven dat de werkzame stof
erg langzaam vanuit de pleister via de huid in de bloedbaan komt en vervolgens
een constante bloedconcentratie onderhoudt gedurende drie dagen. In de praktijk
komt het erop neer dat de pleister al de avond tevoren moet worden aangebracht,
dus vóór het slapengaan. Het gaat hier dus om een preventieve medicatie.
Duurt de zeereis langer dan drie dagen dan kan zo nodig op de vierde dag een
nieuwe pleister achter het andere (!) oor worden geplakt. Kinderen jonger dan 18
jaar mogen dit middel
niet gebruiken. Het nadeel van scopolamine is wel dat men er
suffig en slaperig van kan worden, maar dat geldt ook voor de bovengenoemde
antihistaminica. Tot voor kort dacht men dat het zure maagsap de belangrijkste factor is bij het
ontstaan van maag-darmzweren. Dat was helemaal niet zo gek, omdat geneesmiddelen
die het maagzuur neutraliseren of de vorming ervan remmen, de hevige pijnen van
het ‘brandende maagzuur’ zeer effectief kunnen laten verdwijnen. Deze inzichten
zijn nog niet zo lang geleden echter ingrijpend veranderd. De resultaten van
vele onderzoeken hebben uitgewezen dat maag-darmzweren in feite veroorzaakt
worden door een infectie met een bacterie. Deze bacterie, Helicobacter pylori
genaamd, is bij ongeveer 95 procent van de patiënten met een dunnedarmzweer
(ulcus duodeni) aangetroffen en bij ongeveer 85 tot 90 procent van de
patiënten met een maagzweer (ulcus ventriculi).
Tot voor kort dacht men dat het zure maagsap de belangrijkste factor is bij het
ontstaan van maag-darmzweren. Dat was helemaal niet zo gek, omdat geneesmiddelen
die het maagzuur neutraliseren of de vorming ervan remmen, de hevige pijnen van
het ‘brandende maagzuur’ zeer effectief kunnen laten verdwijnen. Deze inzichten
zijn nog niet zo lang geleden echter ingrijpend veranderd. De resultaten van
vele onderzoeken hebben uitgewezen dat maag-darmzweren in feite veroorzaakt
worden door een infectie met een bacterie. Deze bacterie, Helicobacter pylori
genaamd, is bij ongeveer 95 procent van de patiënten met een dunnedarmzweer
(ulcus duodeni) aangetroffen en bij ongeveer 85 tot 90 procent van de
patiënten met een maagzweer (ulcus ventriculi).
